Santiago, marzo de 2025 — La salud pública chilena enfrenta un reto de proporciones alarmantes: el cáncer colorrectal se ha posicionado como una de las principales amenazas oncológicas en el país, con más de 6.700 nuevos diagnósticos registrados durante 2022 según Globocan. Esta cifra lo sitúa firmemente como el segundo tipo de cáncer más prevalente en Chile, solo superado por el de próstata.
«Aunque según estimaciones del Centro para la Prevención y Control del Cáncer, este tipo de cáncer sigue posicionándose en los primeros lugares, las proyecciones son aún más preocupantes: se estima que el año 2035 marcará el punto de mayor incidencia en nuestro país«, advierte el Dr. Felipe Bellolio, cirujano coloproctólogo y past presidente de la Sociedad Chilena de Coloproctología.
Esta tendencia al alza no es reciente ni ocasional. Los datos epidemiológicos revelan un incremento sostenido durante las últimas tres décadas. Entre 1990 y 2017, Chile experimentó un salto significativo en la tasa de incidencia, pasando de 13,4 a 22 casos por cada 100.000 habitantes. Paralelamente, la mortalidad asociada a esta enfermedad también aumentó, elevándose de 10,7 a 12,5 por cada 100.000 habitantes en el mismo período, según confirman los registros más recientes de salud pública.
Factores de riesgo: comprendiendo las causas para mejorar la prevención
El cáncer colorrectal no aparece de manera aleatoria. Los especialistas han identificado con precisión diversos factores de riesgo que aumentan la probabilidad de desarrollar esta enfermedad. Entre ellos, la edad se posiciona como el factor demográfico más determinante, con una marcada concentración de casos en personas entre los 65 y 80 años.
Sin embargo, los hábitos y el estilo de vida desempeñan un papel igualmente decisivo en el desarrollo de esta patología. Una dieta deficiente en fibra, con escaso consumo de frutas y verduras, pero abundante en grasas animales, carnes rojas y alimentos procesados, incrementa notablemente el riesgo. A esto se suman otros factores modificables como el consumo habitual de alcohol, el tabaquismo crónico, la obesidad y el sedentarismo, todos ellos con clara incidencia en la aparición de la enfermedad.
La genética completa este tríptico de factores de riesgo, con patrones bien definidos: el 75% de los casos diagnosticados son esporádicos (sin antecedentes familiares identificables), mientras que un 20% presenta un componente familiar evidente, con antecedentes en parientes de primer o segundo grado.
La sintomatología: señales que no deben pasarse por alto
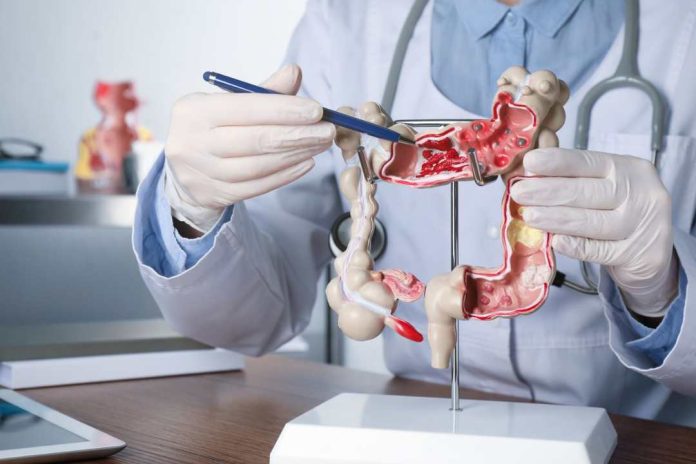
La identificación temprana de los síntomas puede marcar la diferencia entre un tratamiento exitoso y un pronóstico desfavorable. El Dr. Bellolio enumera algunos signos de alerta: «Los principales síntomas son: sangrado con las deposiciones; dolor abdominal, especialmente de reciente comienzo; baja de peso no explicada; aparición de una masa abdominal; cambio de forma, cantidad o consistencia de las deposiciones; y anemia. En caso de presentar algunos de estos síntomas, la recomendación es ser evaluado por un médico para que se valore la necesidad de estudio a través de una colonoscopía u otro método«.
La medicina moderna ofrece diversos métodos de detección, desde pruebas no invasivas como el test de sangre oculta en heces hasta procedimientos más completos como la colonoscopia, considerada el estándar de oro para el diagnóstico. Otros métodos incluyen la sigmoidoscopia, la colonoscopia virtual y la prueba de ADN en materia fecal.
Siguiendo lineamientos internacionales, se recomienda iniciar las colonoscopías a los 45 años en personas sin antecedentes familiares, y a los 40 años para quienes tienen historia familiar de la enfermedad, estrategia que optimiza la detección precoz y mejora significativamente el pronóstico.
Abordaje terapéutico: tratamientos personalizados para cada etapa
«El tratamiento dependerá de la etapa al momento del diagnóstico, pero en general involucra una cirugía que extirpe el segmento de intestino que contiene el tumor y los ganglios linfáticos que lo rodean. De acuerdo con la evaluación del equipo multidisciplinario, se puede incorporar también quimioterapia o radioterapia (en el caso del recto), tratamientos que se pueden realizar antes o después de la cirugía«, explica el Dr. Bellolio.
Aunque la cirugía sigue siendo fundamental, los avances en quimioterapia, radioterapia, terapias dirigidas e inmunoterapia han mejorado notablemente las tasas de supervivencia y calidad de vida de los pacientes, adaptándose a cada caso según su etapa, localización y condición general de salud.